特別擁護老人ホームに就職して、はや1年目が近づいている。
看取りの方も増えてきた。
看取り介護というものが、特養ではどのように取り組まれていくか?ようやくわかってきた。
常勤医がいない間は、看取りは無く全員入院していただいて看取っていたそうだ。
入所者全員が看取り希望ではもちろんないが、加齢による衰弱が進行したら多くの方が平穏な自然な看取りを願っておられることは事実である。「終の住み処」なのである。
毎月1回、介護スタッフ、職員で研修会が行われる。
8月は、自分の当番で、「ACPについて」行うことになっている。
「ACP」とはどういうものか、未だ全員のものにはなっていない。「ICする」という言い方をされる方もいる。
ちょうど良い機会になるので、『みんなでACPに取り組もう!〜ACPへの理解を深める〜』という設定で、研修会をすることにした。
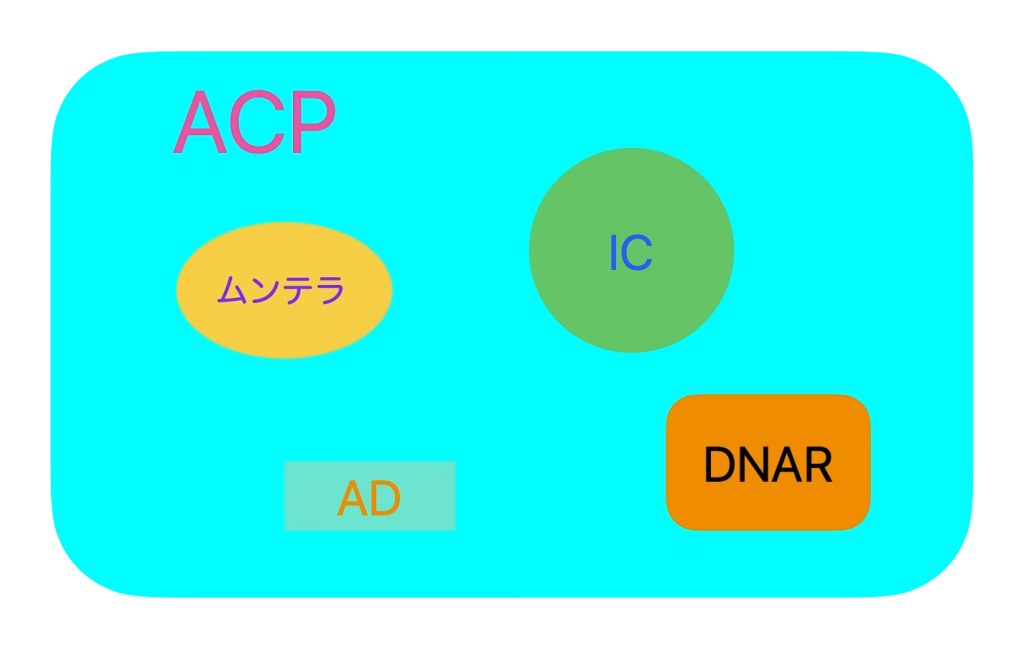
「ムンテラ」から「ACP」への変遷
- ムンテラ Mund Therapie(和製ドイツ語)・・・現代では使われなくなった。医師が患者やその家族に対して病状や治療方針を説明することを指す。言葉によって癒すこともできるが・・反面、「うまく言いくるめてしまえばよい」 とのパターナリズム に陥る危険性もある。
- IC(Informed Consent)・・・・医師と患者の関係であり、医師から十分な説明・情報提供を受けた上で患者が同意することをいう。セカンドオピニオンも可能である。
- ACP(Advanced Care Planning)・・・・今後の治療・療養について患者・家族と医療従事者があらかじめ話し合う自発的なプロセスのことをいう。超高齢化社会において、約70%の人が意思決定を表明できない現実もある。
- AD(Advance Directive)・・・・・・・事前指示(書)。
- DNAR!(Do not Attempt Resuscitation)・・・・蘇生を試みない!
IC(Informed Consent)とは
- 医師と患者の関係。
- 米国<患者の権利と医師の義務という側面が強すぎる。(権利と義務のせめぎ合い)
- 日本<医療者と患者との人間関係における潤滑油としての側面がある。
- 「医師は説明する役割」、「患者は医師の説明を聞いて自分で決める役割」という役割分担が固定化しやすい。
- 知識の乏しい患者、弱った患者に自己決定権を行使させることは容易なことではなく、時には残酷なことになってしまう。
- 「IC」も主語が医療者・・・・パターナリズムに陥りやすい。
- 本来は、医療者が ICを“する”のではなく、 患者から同意を“受け取る”もの
- セカンドオピニオンも利用できる
「医師と患者の関係」から「ケアチームと当人の関係」へ
ACPは、あくまで本人が主体である。しかし、特別養護老人ホームに入所されているかたは約90%の方が程度の差はあれ認知症を有しておられる。したがって、意思決定支援が必要であり、ご家族・キーパーソンとのやりとりが重要となる。願わくば、ACPが我が国に根付き元気なうちに「人生会議」がされるような文化が広がってほしいものだ。
Careとは、広義において、病気や障害を持つ人の生活を支え、心身の健康を維持・向上させるための活動。
看護、介護、リハビリ、医療、日常生活のサポートなどが含まれる。
我が国におけるACPの普及


ACPは、欧米において提唱され、我が国では平成27年頃から日本医師会より普及活動がされていき、平成30年の「人生の最終段階における医療の決定プロセスに関するガイドライン」改定を契機に、国をあげて推進されるようになりました。ACPは、将来的な判断能力の低下に備え、本人が希望する医療やケアについて、前もって考え、周囲と話し合い、文書に残すプロセスです。
ACP(Advanced Care Planning)とは
将来の変化に備え、将来の医療及びケアについて、患者さんを主体に、そのご家族や近しい人、医療・ケアチームが、繰り返し話し合いを行い、患者さんの意思決定を支援するプロセスのことです。患者さんの人生観や価値観、希望に沿った、将来の医療及びケアを具体化することを目標にしています。
ACPの効用と問題点
- 効用
-
- 患者の自己コントロール感が高まる。
- 死亡場所との関連。(病院死が減少する)
- 代理決定者と医師のコミュニケーションが改善する。
- 患者の意向が尊重されたケアが実践され、患者と家族の満足度が向上し、不安や抑うつが減少。
- 問題点
-
- 当初は、患者・家族にとってつらい体験になる。
- 時間と手間がかかる。
【人生の最終段階における医療・ケアの決定プロセスに関するガイドライン】
医師等の医療従事者から適切な情報の提供と説明がなされ、それに基づいて医療・ケアを受ける本人が多専門職種の医療・介護従事者から構成される医療・ケアチームと十分な話し合いを行い、本人による意思決定を基本としたうえで、人生の最終段階における医療・ケアを進めることが最も重要な原則である。
また、本人の意思は変化しうるものであることを踏まえ、本人が自らの意思をその都度示し、伝えられるような支援が医療・ケアチームにより行われ、本人との話し合いが繰り返し行われることが重要である。
さらに、本人が自らの意思を伝えられない状態になる可能性があることから、家族等の信頼できる者も含めて、本人との話し合いが繰り返し行われることが重要である。この話し合いに先立ち、本人は特定の家族等を自らの意思を推定する者として前もって定めておくことも重要である。
介護施設入所者さんのACPは2段階
(1)入所間もない時期
(2)人生の最終段階と判断される時期
- 国は介護現場にACPの実践を求めている。
- ACPの実践は『人生の最終段階における医療・ケアの決定プロセスに関するガイドライン』に沿って行う。 (*「終末期」・・・「人生の最終段階」という言い方に改められた。)
ACPを重ね、看取り介護を経験することでスタッフの力量がアップする
介護現場で日々の業務に疲弊し離職される方がいる。しかし、介護は気高い仕事であると思う。辛いことも多いだろうが、本人やご家族からの信頼を得て、人生の最終段階をお世話するということがどれだけ本人やご家族にとってありがたいことか、最後までお世話できたという達成感はそれまでの苦労が報われる瞬間でもある。
介護の質が高まり、自分の仕事に誇りが持てるようになるだろう!
さあ、みんなでACPに取り組み、「看取り介護」を実践しよう!









コメント